#119. ¿Sabes si tienes Apnea del Sueño? Puede que tu corazón lo esté sufriendo, sin que lo sepas.
Aparece sin que te des cuenta, y avanza en silencio.
Porque no afecta tu vida… sino a tu sueño.
¿Y quién no ha tenido una temporada de mal descanso?
Lo peor es que cuando aparece, daña a todo tu cuerpo, especialmente a tu metabolismo y a tu corazón.
Te cuento cómo detectar y sobre todo cómo evitar, a este asesino silencioso.

A pesar de su nombre, la Apnea Obstructiva del Sueño (AOS) no es una enfermedad limitada al sistema respiratorio, sino que su impacto se extiende mucho más allá y afecta de forma importante al sistema cardiovascular.
Afecta a 1/3 de los hombres y a casi 1/5 de las mujeres de mediana edad. Sin embargo, entre personas con enfermedades cardiovasculares, puede alcanzar el 80%. En la actualidad, la AOS se considera un factor de riesgo cardiovascular independiente y modificable. Pese a lo conocido de su impacto, su diagnóstico y tratamiento son insuficientes [1,2].
¿En qué consiste?
En la AOS, la vía aérea superior se colapsa de forma repetida mientras dormimos provocando episodios de pausa en la respiración (apneas) o de respiración muy superficial (hipopneas).
Cada vez que la vía aérea se cierra… [3]:
- Se reduce la entrada de oxígeno al cuerpo y baja su concentración en sangre (hipoxia).
- Se activa el sistema nervioso simpático y se producen microdespertares para reabrir la vía aérea provocando un sueño fragmentado.
- La presión intratorácica cambia de forma brusca por un esfuerzo del tórax para inspirar contra una vía aérea cerrada
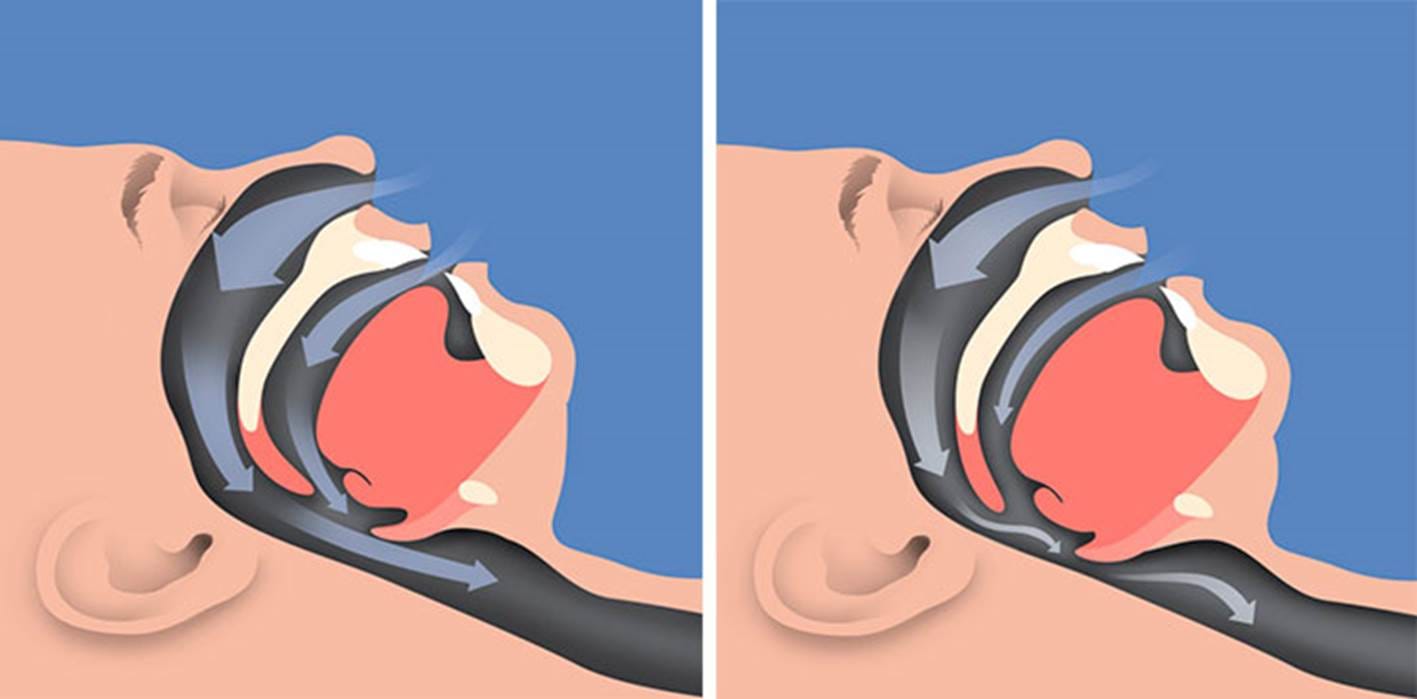
Esto ocurre cientos de veces cada noche, con graves consecuencias. Varios mecanismos explican el daño sobre el sistema cardiovascular [1-4]:
- Inflamación crónica de bajo grado. La hipoxia intermitente activa vías inflamatorias que favorecen la progresión de la aterosclerosis y la inestabilidad de las placas de ateroma. Entre estas vías, las relacionadas con el complejo de inflamasoma NLRP3 son las que presenta la relación más sólida.
- Estrés oxidativo. La falta intermitente de oxígeno genera radicales libres que dañan la capa interna de los vasos sanguíneos (el endotelio) y reduce la producción de óxido nítrico (que actúa como vasodilatador) facilitando que las arterias se contraigan.
- Activación del sistema nervioso simpático. Cada apnea o hipopnea son interpretadas como una amenaza y generan una respuesta de estrés: adrenalina, noradrenalina, cortisol… que elevan la frecuencia cardíaca y la presión arterial en el periodo que más bajas deben estar.
- Estrés mecánico directo al corazón. Los esfuerzos inspiratorios y la presión negativa generada de forma brusca en el tórax someten al corazón a una carga externa innecesaria y repetida.
¿Qué consecuencias tiene?
Muchas. Más allá de un cansancio y somnolencia diurna, a nivel cardiovascular aumenta la aparición y empeora la evolución de diferentes enfermedades y trastornos relacionados.

Algunas de las que presentan una relación causa-efecto más sólida son:
- Hipertensión arterial (HTA) y, más concretamente, la HTA refractaria (aquella que no se controla con múltiples tratamientos en combinación). Casi el 50% de los pacientes con AOS son hipertensos y, hasta el 80% de los pacientes con HTA resistente padecen AOS. Además, parece existir una relación lineal entre la severidad de la AOS y la resistencia al control de la tensión. La hiperactivación del sistema nervioso simpático y del sistema renina-angiotensina-aldosterona son los principales responsables [5,6].
- Arritmias: Fibrilación auricular (FA). Los cambios de presión torácica también afectan a las aurículas. El estrés mecánico además de la inflamación sistémica y el estrés oxidativo provocan daño y fibrosis en el músculo auricular y el sistema de conducción. La AOS promueve el desarrollo de la FA y el mal control de la arritmia cuando ya se ha desarrollado. Tanto es así que la Sociedad Europea de Cardiología (ESC), en sus más recientes guías eleva el estudio y manejo del AOS a un papel protagonista en el manejo de la FA: la AOS no tratada aumenta el riesgo de recaída mientras que el tratamiento efectivo con CPAP se asocia a una menor recurrencia [7,8].
- Accidente cerebrovascular: Ictus. La AOS es, en sí misma, un factor de riesgo para sufrir un ictus. Por mecanismos directos (disfunción endotelial, inflamación, tendencia a la trombosis, etc.) e indirectos (empeoramiento de la HTA y la FA, entre otros). Respecto al riesgo de eventos, parece existir una relación lineal: a mayor gravedad de la AOS (mayor número de apneas/hipopneas por hora) mayor riesgo. Respecto al pronóstico, existe una asociación negativa: la presencia de AOS empeora la recuperación tras un ictus y aumenta el riesgo de recurrencia [9-11].
- Muerte súbita cardíaca (MSC). Se define como aquella que ocurre de forma inesperada y rápida (generalmente <1h desde el inicio del problema) a causa de un problema cardíaco. En pacientes con AOS grave el riesgo puede llegar a triplicarse. La MSC relacionada con la AOS ocurre, con más frecuencia durante la noche (en términos globales es más frecuente al despertar), coincidiendo con la mayor hipoxia y la mínima variabilidad de la frecuencia cardíaca. Los eventos isquémicos y las arritmias son los mecanismos más frecuentes [12-14].