#64. ApoB. ¿Un marcador mejor que el colesterol y el LDL?
Los infartos son la primera causa de muerte hoy en día.
Y nos han dicho que el colesterol juega un papel importante.
Te sonará que debemos de mantener unos niveles bajos de colesterol LDL, el “malo”.
Pero realmente, en una analítica de colesterol hay otros parámetros clave que informan también de tu riesgo cardiovascular.
Hoy te desgrano por qué nos debemos fijar en ellos, y en especial cada vez más en uno en concreto: la ApoB.
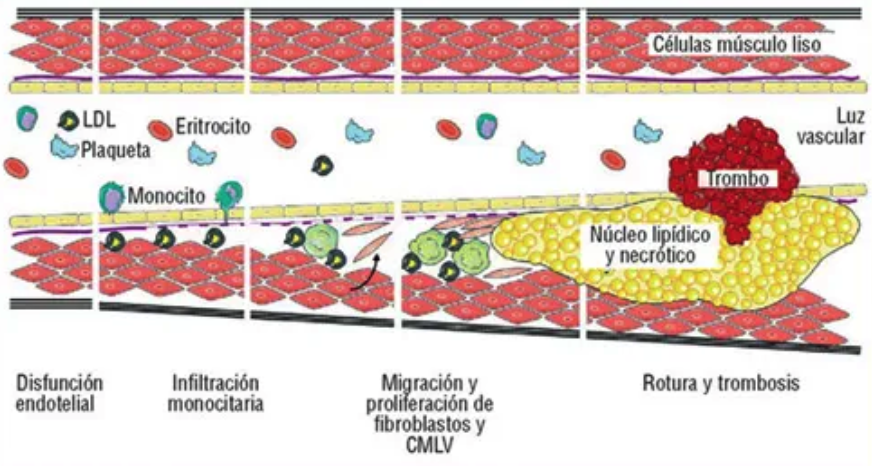
Debajo de la enfermedad cardiovascular que nos mata, en la inmensa mayoría de ocasiones yace la existencia de placas de ateroma en nuestro árbol circulatorio. Están formadas por colesterol, colágeno, células del sistema inmunitario e incluso calcio en etapas más avanzadas. Estas placas obstruyen nuestras arterias e incluso pueden llegar a romperse dando lugar a una situación crítica, como un infarto.
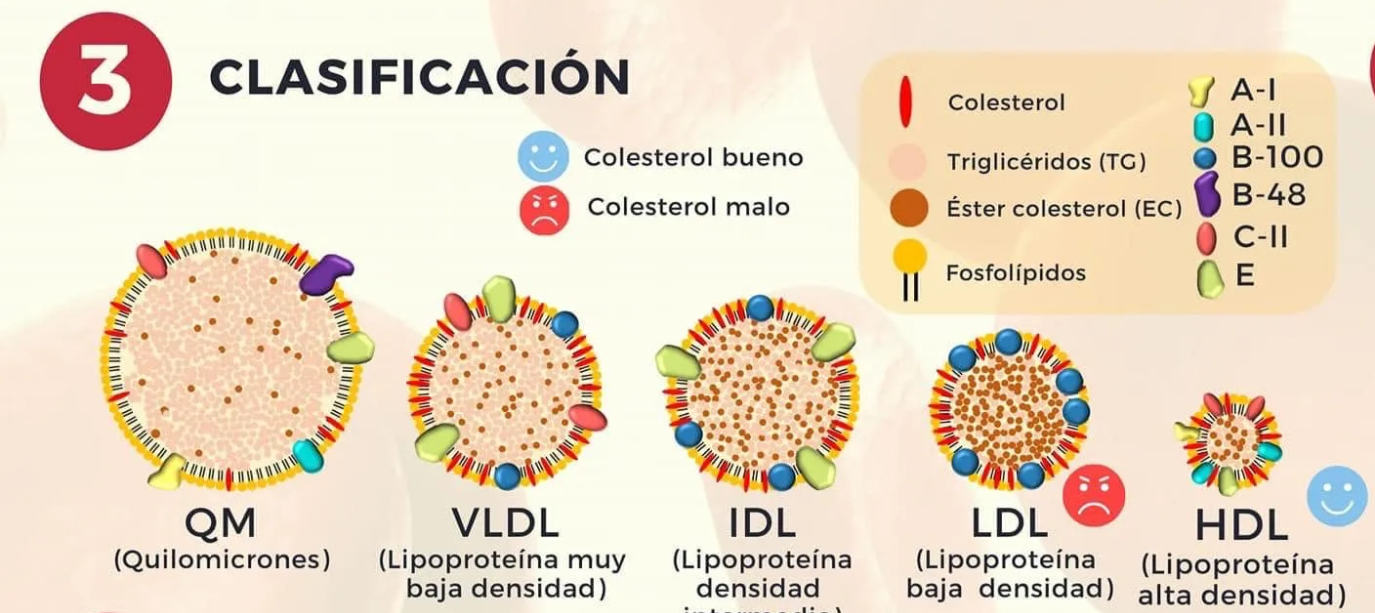
No todo el colesterol es igual.
En primera instancia, tienes que saber que el colesterol no viaja solo por tus arterias, sino que es transportado por unos transportadores, que se llaman lipoproteínas. Hay de varios tipos, como el LDL (conocido como colesterol malo), y HDL (conocido como colesterol bueno, seguro que te suena).
Pues bien. Algunos de estos transportadores, cuando existe una agresión a tus arterias (por lo que sea, como un microorganismo, o un tóxico como el tabaco) atraviesan el endotelio (la pared más interna de tus arterias) y pueden quedar atrapadas dentro de esta pared, debido a la interacción entre los transportadores de colesterol y unas macromoléculas, los proteoglicanos sulfatados de la pared arterial.
Esta retención es el inicio de la formación de placas de ateroma, el inicio de la aterosclerosis.
Aquí algo importante: parece que la carga positiva de un componente de los transportadores de colesterol, la apolipoproteina B-100 (la ApoB) facilita su unión a los proteoglicanos de carga negativa, favoreciendo su acumulación en el endotelio.
Una vez atrapadas, las lipoproteínas pueden oxidarse, convirtiéndose en partículas oxidadas que promueven un contexto proinflamatorio. Esto da lugar a una respuesta inmune que hace que algunas células de la pared arterial “engullan” el colesterol, dejándolo atrapado y creando una capa de células cargadísimas de colesterol que se acumularán en la pared arterial, formando la placa de ateroma, la placa de colesterol.
Pero esto no queda aquí, sobre esta placa compuesta por colesterol, migran células musculares como mecanismo para encapsular y estabilizar la lesión, y así, con el tiempo, la lesión pasa a estar compuesta por una matriz de células, desechos celulares, colágeno y calcio.
Esto es el germen de un gran problema. Si la placa crece, obstruirá la circulación y comprometerá el flujo del órgano donde esté. Y se vuelve inestable y se rompe, puede desencadenar un infarto de miocardio o un accidente cerebrovascular.
Por eso, más allá de los factores que facilitan este proceso, un colesterol en sangre elevado “facilita” la formación de placas de ateroma. Si lo tienes bajo, este proceso ocurre, en el peor de los casos, en menor intensidad.
Pero, como hemos dicho, no todo el colesterol es igual.